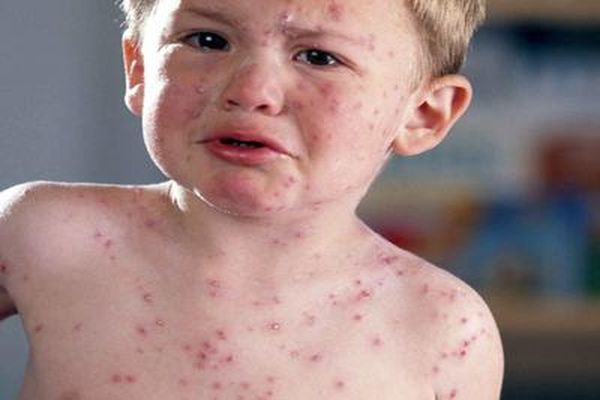
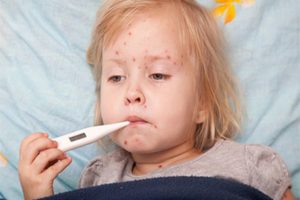
 Большинство людей в общих чертах слышали о таком заболевании как скарлатина, но даже при нынешнем уровне медицины стоит узнать о ней лучше. Что такое скарлатина что она вызывает столь опасные симптомы. Это острое инфекционное заболевание поражает в основном ротоглотку, при этом присутствуют сильная интоксикация организма и специфическая сыпь. «Виновник» скарлатины – стрептококк группы А, распространяющийся воздушно-капельным и контактным путями. Типичные симптомы – ангина, регионарный лимфаденит, лихорадка и сыпь, после которой шелушится кожа.
Большинство людей в общих чертах слышали о таком заболевании как скарлатина, но даже при нынешнем уровне медицины стоит узнать о ней лучше. Что такое скарлатина что она вызывает столь опасные симптомы. Это острое инфекционное заболевание поражает в основном ротоглотку, при этом присутствуют сильная интоксикация организма и специфическая сыпь. «Виновник» скарлатины – стрептококк группы А, распространяющийся воздушно-капельным и контактным путями. Типичные симптомы – ангина, регионарный лимфаденит, лихорадка и сыпь, после которой шелушится кожа.
Заболевание было знакомо еще Гиппократу, впервые скарлатина что такое стало понятно и детально описано в середине 16 века.
Содержание статьи:
Что представляет собой скарлатина у детей
Дети очень восприимчивы к скарлатине: основная масса заболевших – малыши от года до девяти лет (восприимчивость к инфекции среди них составляет до 40 %). Скарлатиной проще заразиться в коллективе: дети в садике и школе болеют в 3–4 раза чаще, чем дети, их не посещающие. В то же время, для младенцев и взрослых эта болезнь не характерна. Дети до 3 месяцев практически не болеют скарлатиной – для этого у них еще недостаточно зрелый иммунитет, у них заражение стрептококком вызывает в основном пневмонию.
Существует несколько факторов, многократно повышающих риск заболеть:
- низкий иммунитет;
- нехватка витаминов;
- низкий гемоглобин (при железодефицитной анемии);
- высокие нагрузки на организм (в том числе психические).
Причиной скарлатины является бета-гемолитический стрептококк группы А. Он также может вызвать ангину, ревматизм, острый гломерулонефрит, стрептодермию… Что из них разовьется в каждом конкретном случае, будет зависеть от взаимодействия стрептококка и организма ребенка.
Опасность представляет не только больной скарлатиной, но и любой носитель стрептококковой инфекции. На самом деле носителей стрептококка А достаточно много: около 15–20 % людей выделяют его месяцами и даже годами, хотя внешне они совершенно здоровы. Наиболее опасны слегка недомогающие дети, контактирующие со здоровыми, и взрослые, больные ангиной, поскольку довольно часто ангину вызывает тот же микроб, что и скарлатину.
Стрептококк распространяется аэрозольным способом. Ребенок может выделять его во время кашля или даже разговора, поэтому преимущественно инфекция передается воздушно-капельным путем. Однако возбудитель заболевания оседает на предметах, так что в детском коллективе имеет значение еще один путь передачи – бытовой (через общие игрушки, полотенца и т. д.). Еще один возможный путь – через поврежденную кожу. Если стрептококк обсеменяет продукты, инфекция проходит в организм ребенка с едой.
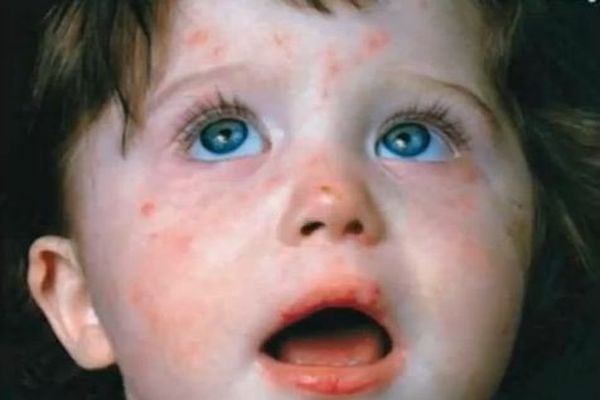
После заражения инкубационный период длится от нескольких часов до 12 дней. Ребенок наиболее заразен в первые 10 дней его болезни, а спустя 20 дней после появления клинических симптомов вероятность заразиться исчезает. Иммунитет к скарлатине, как правило, сохраняется на всю жизнь, но при этом не защитит от других болезней, вызванных стрептококковой инфекцией.
Заболевание детей скарлатиной можно назвать сезонным: в холодное время года случаев становится значительно больше, так как иммунитет ослаблен. Доктора отмечают также связь скарлатины со стрептококковыми ангиной и пневмонией.
Дети болеют скарлатиной во всем мире. Для заболеваемости скарлатиной характерна периодичность, и ранее периодически происходили эпидемические вспышки скарлатины. Кратковременный интервал между подъемами – 2-4 года. Вместе с тем исследователи говорят и о более крупных временных интервалах (около 50 лет), когда количество заразившихся намного значительней.
Одно из известных описаний скарлатины выглядит так: «По временам наступают периоды исключительно доброкачественных или только злокачественных эпидемий скарлатины. Летальность при злокачественных эпидемиях составляет 13-18 %, но нередко возвышается до 25 % и достигает даже 30-40 %» (Ф. Ф. Эрисман). Тем не менее, в последние десятилетия врачи отмечают, что скарлатина у детей стала протекать не так тяжело, как раньше.
Продукты обмена, выделяемые стрептококками после попадания в организм ребенка, действуют на местном и общем уровне. Местное действие являет собой воспаление слизистых или поврежденной кожи в месте проникновения стрептококка. После внедрения в организм бактерии попадают с кровью и лимфой в лимфатические узлы и кровоток, поражая сердечно-сосудистую, нервную, эндокринную и другие системы.
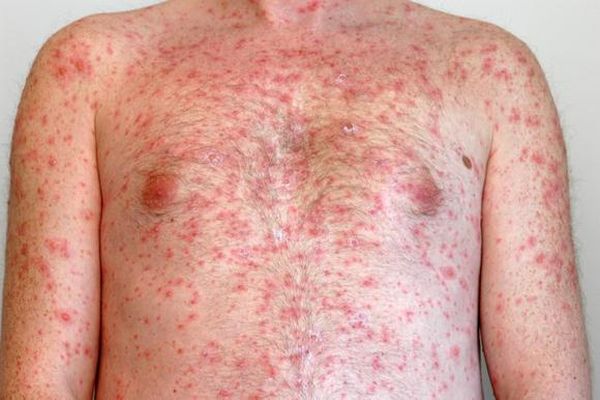
Стрептококки оказывают на организм ребенка токсическое, септическое и аллергическое действие:
- Специфическая интоксикация характерна для всех случаев скарлатины в начале болезни, хотя степень ее может существенно различаться;
- Септические проявления – гнойные и некротические изменения – обусловлены влиянием самого стрептококка. Они могут возникать даже при относительно легком начале заболевания. Иногда септическое действие становится основным с первых дней – в форме раннего гнойного лимфаденита, аденофлегмоны, поражения придаточных пазух носа и других осложнений.
- Аллергическое действие вызвано сенсибилизацией организма к бета-гемолитическому стрептококку. Главным образом оно проявляется в более поздний срок и представляет собой так называемые аллергические волны. Изредка аллергия проявляется изначально: кроме мелкоточечной образуется уртикарная сыпь, лицо и глаза становятся отечными.
При выраженном аллергическом состоянии организма сосуды становятся более проницаемыми, снижается иммунитет, нарушаются барьерные функции. Все это приводит к созданию условий, способствующих проникновению микробов и увеличению септического действия. Поэтому все три типа воздействия стрептококка на организм ребенка тесно связаны.
Если течение скарлатины типичное, доктору не представит сложности ее диагностировать. Чтобы полностью подтвердить диагноз, проводятся такие диагностические мероприятия:
- во время осмотра больного ребенка проверяют состояние кожи, ротовой полости, переднешейных лимфатических узлов, выявляя внешние проявления болезни, измеряют температуру, артериальное давление;
- проводят лабораторные исследования крови, чтобы определить уровень нейтрофилов, эозинофилов и СОЭ;
- берут мазок из зева, чтобы определить наличие стрептококков группы А;
- берут кровь из вены, чтобы узнать, есть ли антитела к возбудителю скарлатины.
На первый взгляд, клиническая картина скарлатины настолько выразительна, что ошибиться в диагнозе невозможно. Однако практикующие педиатры легко путают ее с краснухой, корью, аллергией, просто ангиной и даже с потницей. Это связано с иммунитетом конкретного ребенка. Если он низкий, заболевание может протекать стерто – практически без высыпаний, высокой температуры и выраженной боли в горле. В подобных случаях основным становится мазок из зева: если определится стрептококк группы А, диагноз считают подтвержденным.

Как бы легко ни протекала скарлатина, основой лечения является антибиотикотерапия (если диагноз подтвержден).
Чем опасна скарлатина
ДНК стрептококка имеет особенную структуру молекулы, которая позволяет очень быстро охватить весь организм заразившегося ребенка. Сейчас уже имеются сведения о более чем пятидесяти его штаммах, и все они поражают не только слизистую ротоглотки, но и иммунную систему в целом. Эти бактерии могут спровоцировать острые гнойные воспаления, поэтому при скарлатине нередки осложнения в верхних дыхательных путях, придаточных пазухах, лимфатической системе.
Стрептококк опасен тем, что он прекрасно приспосабливается к различным условиям: может долгое время оставаться жизнеспособным при замораживании, нагревании, высушивании. Избавиться от этой бактерии помогут кипячение, применение дезинфицирующих средств и ультрафиолет.
В процессе жизнедеятельности стрептококк вырабатывает особые токсины, негативно влияющие на организм человека. Один из токсинов способен разрушать различные клетки – крови, слизистых оболочек, эпителия. Второй из них является очень сильным аллергеном, который может спровоцировать аутоиммунные процессы, тяжело поддающиеся исправлению в дальнейшем. Бактерии стрептококка интенсивно выделяют литические ферменты, которые оказывают разрушительное действие на многие ткани в организме человека, например, мышечные волокна или суставные хрящи, что приводит к осложнениям в деятельности опорно-двигательного аппарата.
Из-за такого широкого спектра воздействия возбудителя на организм скарлатина была одной из главных причин детской смертности в мире. Так продолжалось до начала 20 века. После изобретения антибиотиков уровень смертности от скарлатины значительно снизился, и сейчас чаще всего прогноз для ребенка с этим заболеванием благоприятный.
Успех в борьбе со стрептококковой инфекцией обеспечивает применение антибиотиков. Если начать использовать их на ранних стадиях болезни, она будет протекать в основном благоприятно, хотя не исключена возможность токсической или септической скарлатины, протекающей тяжело.

Вопреки расхожему мнению о пожизненном иммунитете, риск заразиться скарлатиной во второй раз есть. Подвержены этому 2-3 % детей. Исследователи считают, что это происходит из-за чересчур активному лечению, когда организм борется с болезнью настолько стремительно, что иммунитету просто некогда сформироваться.
Если необходимая помощь оказывается недостаточно быстро, скарлатина способна привести к таким осложнениям:
- поражение лимфатических узлов (лимфаденит);
- воспаление уха (гнойный отит);
- аллергическое заболевание почек (гломерулонефрит);
- воспаление суставов (артрит, синовит);
- поражение сердца (аллергический миокардит);
- воспаление легких (пневмония).
Если заболевший ребенок начал принимать антибиотики в самом начале и принял их полный курс, вероятность осложнений достаточно низкая. Если же лечение не проводилось или прекратилось слишком рано, осложнения практически неизбежны. Самые тяжелые – это ревматическая лихорадка с поражением сердца и суставов и гломерулонефрит: они начинаются спустя две-три недели после перенесенной скарлатины, к тому же преимущественно скрыто.
Чтобы этого не случилось, кроме приема антибиотиков необходимо соблюдать и другие меры:
- постельный режим, пока температура не станет нормальной;
- обильное питье для выведения токсинов из организма ребенка;
- специальная диета (пища протертая и теплая, богатая витаминами, но с ограничением белков).
Даже если ребенок чувствует себя вполне нормально, стоит ограничить контакты с другими людьми на две-три недели: это также защитит его от осложнений.
Если вдруг осложнения возникли, обязательно нужна консультация профильных врачей:
- кардиолога, если есть жалобы на работу сердечно-сосудистой системы (возможно, придется также сделать УЗИ сердца и ЭКГ);
- отоларинголога, если появился отит;
- уролога, если есть жалобы на состояние мочевыделительной системы (иногда необходимо УЗИ почек).
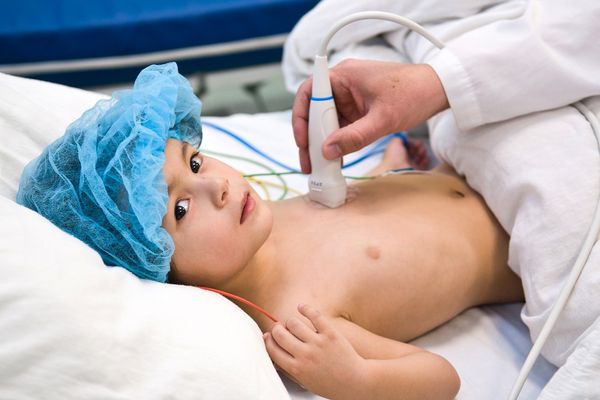
Чтобы выявить такие отсроченные осложнения на ранней стадии, врачи рекомендуют примерно через месяц после выздоровления ребенка обследовать его (как минимум, сделать ЭКГ и сдать общий анализ мочи).
Кстати, замечено, что у самых маленьких детей бывают преимущественно гнойные осложнения, а у детей постарше – аллергические.
К сожалению, прививки от скарлатины пока не существует, поэтому все меры профилактики сводятся к двум направлениям. Первое – это укрепление иммунитета и соблюдение правил личной гигиены, чтобы не заразиться при контакте с больным или носителем гемолитического стрептококка. Второе – соблюдение карантина заболевшим ребенком, чтобы не заразить других.
Больной ребенок не должен посещать коллектив и вообще контактировать с посторонними. Ему нужно выделить отдельную посуду, полотенце, другие предметы личной гигиены. Членам семьи рекомендуется часто и старательно мыть руки с мылом. Одежду, постель после выздоровления ребенка обязательно надо постирать в горячей воде, зубную щетку – заменить.
В целом, больной ребенок станет не опасным для окружающих спустя сутки после начала приема антибиотиков, но из-за уязвимости организма все же лучше ограничить контакты с окружающими.
Развитие скарлатины
Разносчиком скарлатины является исключительно человек, от животных заразиться этой болезнью невозможно. Опасность может исходить от больного разными респираторными заболеваниями, в основе которых – стрептококковая инфекция (чаще всего – ангина либо скарлатина). Также способен инфицировать носитель стрептококка группы А, даже если у него нет никаких клинических проявлений заболевания. Большей частью дети заражаются в саду или школе, достаточно долго и тесно общаясь между собой.
Основной путь вторжения бактерий скарлатины в организм – верхние дыхательные пути, а точнее, их слизистые оболочки. Там, где внедрился стрептококк, появляется местный очаг инфекции, имеющий характерные признаки. В нем бактерии размножаются, вырабатывая яды, которые вызывают инфекционную интоксикацию.
Из-за токсинов, проникших в общий кровоток, расширяются мелкие сосуды различных органов, а на коже образуется скарлатинозная экзантема. Постепенно у ребенка формируется специфический антитоксический иммунитет, вследствие чего постепенно уменьшаются признаки интоксикации и кожных высыпаний.

В тех редких случаях, когда стрептококк попадает непосредственно в кровь, он способен поражать самые разные органы – такие, как оболочки мозга, лимфоузлы, слуховой аппарат. В результате возникает гнойно-некротическое воспаление, что, несомненно, вылечить намного тяжелее.
Начинается скарлатина в большинстве случаев резко. Иногда температура поднимается до высоких отметок за пару часов, ребенок начинает чувствовать себя разбитым, слабым, у него может болеть голова, учащаться сердцебиение. Из-за сильной интоксикации возможна рвота, а также боли в животе. Порой дети становятся не вялыми и безразличными, а, наоборот, возбуждаются и впадают в эйфорию. Однако стоит помнить, что в настоящее время скарлатина не всегда сопровождается сильной лихорадкой.
В самом же начале болезни ребенку становится больно глотать. При осмотре можно увидеть ярко покрасневшие миндалины, мягкое небо и небные дужки, язычок и заднюю стенку глотки (это характерный симптом скарлатины – «пылающий зев»). В противоположность обычной ангине, при скарлатине покраснение значительно ярче, а также видна четкая граница покраснения в том месте, где мягкое небо переходит в твердое.
Изредка у ребенка появляется фолликулярно-лакунарная ангина: миндалины становятся большими, рыхлыми и очень гиперемированными, покрываются налетом в виде отдельных мелких (реже – глубоких) очагов. Сопутствует ей регионарный лимфаденит: уплотняются и становятся болезненными переднешейные лимфоузлы.
Язык вначале покрывается плотным налетом серовато-белого цвета. Спустя четыре-пять дней налет пропадает, и язык делается ярко-красного цвета с малиновым оттенком, с увеличенными сосочками. Если течение болезни тяжелое, губы приобретают такую же окраску. Снижается выделение слюны, из-за чего слизистая оболочка рта становится пересушенной. Симптомы ангины начинают ослабевать, однако появляются сбои в работе сердечно-сосудистой системы – возникает тахикардия, повышается артериальное давление.
Специфическая сыпь образуется в первые-вторые сутки болезни. Ее особенность – расположение на в целом покрасневшей коже. Специфика высыпаний играет важную роль при диагностике. Скарлатинозная сыпь распространяется в определенной последовательности: сначала на лице, шее и верхней части туловища, после чего быстро охватывают боковые стороны груди и живота, внутреннюю поверхность бедер, сгибательные поверхности конечностей. В типичных случаях сыпь выглядит как маленькие пузырьки с мутноватой жидкостью внутри. Порой они сливаются, и кожа кажется полностью покрасневшей.
Характерно, что сыпь при надавливании на некоторое время в этом месте исчезает, а потом проявляется снова (белый дермографизм).
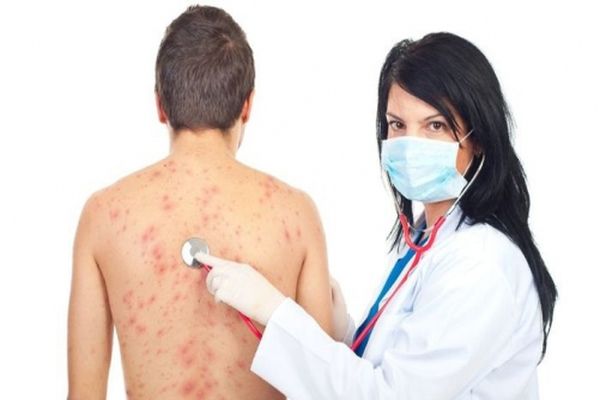
Скарлатинозная экзантема имеет важный признак: она становится гуще на складках кожи, когда полосы высыпаний темно-красного цвета располагаются в подмышечных ямках, в местах локтевых и паховых сгибов. Характерные места для сыпи на лице – щеки, немного реже – лоб и виски. Носогубный треугольник остается светлым и не поражается высыпаниями. Кроме того, кожа делается сухой. При нетипичном течении болезни высыпания могут появиться позже (на третий-четвертый день болезни) или совершенно отсутствовать.
На четвертый-пятый день после проявления клинических симптомов скарлатины ребенок начинает чувствовать себя лучше. Постепенно опускается температура тела, светлеет и исчезает сыпь. Еще через пару дней начинает мелкими чешуйками шелушиться кожа, на ладонях и подошвах эти чешуйки крупнее. У детей младше двух лет шелушения может и не быть.
Количество высыпаний и продолжительность их присутствия на коже сильно варьируют. Если скарлатина протекает легко, сыпи бывает мало, и она держится недолго – всего несколько часов. Существует также прямая зависимость между интенсивностью высыпаний и силой дальнейшего шелушения кожи. Кода сыпь исчезает, пигментации не остается.
Общепринятой и понятной считают классификацию клинических форм скарлатины согласно А. А. Колтыпину. Он предложил разделять ее по типу, тяжести заболевания и течению инфекционного процесса.
Прежде всего выделяют типичные и атипичные формы скарлатины.
Типичные формы классифицируют по двум признакам.
По тяжести заболевания:
- легкие, переходные к средней тяжести (температура не превышает 38 градусов, выраженной интоксикации нет, наличествует сыпь в типичной локализации);
- среднетяжелые, переходные к тяжелым (температура колеблется в диапазоне 38-39 градусов, выраженный интоксикационный синдром, обильная сыпь в типичной локализации);
- тяжелые (токсическая, септическая, токсико-септическая; пациенты нуждаются в стационарном лечении в условиях реанимации).
По течению инфекционного процесса различают скарлатину:
- без аллергических волн и осложнений;
- с аллергическими волнами;
- с аллергическими осложнениями, гнойными осложнениями, септикопиемией;
- с абортивным течением.
Среди атипичных форм скарлатины выделяют:
- стертые;
- с усиленными симптомами (гипертоксическая или геморрагическая);
- экстрабуккальные (ожоговая, раневая, послеоперационная).
Экстрабуккальная форма заболевания образуется тогда, когда стрептококк попадает в организм не через верхние дыхательные пути, а через поврежденную кожу (к примеру, операционные разрезы или ссадины). В этом месте возникает гнойно-некротический очаг, и с него сыпь распространяется по телу ребенка (то есть с места входа возбудителя). В таком случае поражения ротоглотки очень редки.
Полностью расслабляться после выздоровления ребенка не стоит: вполне возможно, что придется пережить еще «аллергические волны». Как правило, они появляются довольно неожиданно, когда уже нет никаких признаков скарлатины, а состояние нормальное (обычно это вторая-третья неделя после начала болезни).
Характерные признаки аллергической волны:
- повышение температуры на день-два, зачастую – незначительное;
- повторное возникновение высыпаний в тех же зонах (хотя сама сыпь не совсем похожа на скарлатинозную: она бледная, может периодически пропадать);
- аллергические проявления (появляются насморк и кашель, начинают течь слезы, лицо становится одутловатым, повышается уровень эозинофилов в крови);
- увеличение периферических лимфоузлов;
- учащение сердцебиения (хотя больной ребенок может и не почувствовать этого);
- понижение артериального давления.
Аллергическая волна может быть и не одна.
Случаются иногда и настоящие рецидивы скарлатины. Для них характерно возвращение главных симптомов – специфической сыпи, ангины, температуры. Большей частью истинные рецидивы бывают через месяц после начала болезни, иногда проявляются немного раньше. Такие рецидивы случаются из-за повторного инфицирования организма стрептококком. Обычно им подвержены те, у кого организм не смог выработать (или выработал, но недостаточно) антитоксический иммунитет. Зачастую предрасположены этому ослабленные дети – например, больные хроническим тонзиллитом или ревматизмом.