 Согласно статистическим данным 80% случаев диагнозов «скарлатина» поставлены пациентам в возрасте до 10 лет. Причем малыши до года оказываются вне группы риска, случаи заражения младенцев практически не встречаются. У взрослых подобный недуг развивается редко: например, у тех, кто контактирует с больным и имеет ослабленный иммунитет, аутоиммунные нарушения. Поэтому часто заболевание ошибочно считается исключительно «детским».
Согласно статистическим данным 80% случаев диагнозов «скарлатина» поставлены пациентам в возрасте до 10 лет. Причем малыши до года оказываются вне группы риска, случаи заражения младенцев практически не встречаются. У взрослых подобный недуг развивается редко: например, у тех, кто контактирует с больным и имеет ослабленный иммунитет, аутоиммунные нарушения. Поэтому часто заболевание ошибочно считается исключительно «детским».
Содержание статьи:
Возбудители, механизм развития вирусного заболевания
Возбудителем скарлатины является гемолитический стрептококк, активно развивающийся при проникновении в организм. Вырабатываются эритротоксины, которые быстро размножаются. Данные микроорганизмы вызывают острые воспалительные процессы лимфатической системы, верхних дыхательных путей. Эта группа стрептококков устойчива к перепадам температуры, не гибнет на открытом воздухе. Уничтожить их может только ультрафиолет, кипячение или аптечные антисептики.
Бактерии продуцируют два вида токсинов, один из которых вызывает мутацию клеток крови и разрушает слизистые оболочки, а второй — дает сильнейшие аллергические реакции, провоцируя аутоиммунные процессы. Если ребенок или взрослый не получит адекватного лечения, то с большой долей вероятности начнутся осложнения в области опорно-двигательного аппарата или нарушения работы сердца и сосудов.
Признаки скарлатины проявляются только после инкубационного периода, который составит от 3 дней до недели:
- Самым распространенным остается воздушно-капельный путь распространения инфекции.
- Возможен и контактно-бытовой вариант— после ухода за пациентом разумным шагом будет санобработка рук и бытовых предметов.
- Иногда актуален алиментарный способ: например, употребление зараженной пищи, питья.
Скарлатина — сезонное заболевание с пиком в конце осени. Ранее считалось, что у всех перенесших данную болезнь людей вырабатываются специфичные антитела, повторного заражения не бывает. Современная медицина располагает и другими данными: при аутоиммунных патологиях рецидивы возможны, хотя подобные случаи составляют всего 10 и менее процентов от общего числа заболевших. Признаки скарлатины у взрослых чаще всего смазаны, редко могут быть бурными, но заболевший заразен уже в первые часы начинающегося недуга.
Скарлатина: условные этапы начинающегося заболевания
Медики выделяют несколько этапов появления признаков скарлатины:
-
- Вялотекущий инкубационный период, который в среднем составляет 3 дня, но в отдельных случаях может продлиться всего 1 день или целую неделю. Такая разница обусловлена особенностями организма каждого ребенка или взрослого. В течение этого времени часто бывает повышенная утомляемость, сонливость.
- Начальный этап: проявление первых симптомов заболевания. Чаще всего это общие признаки ОРВИ: температура, озноб, ломота в мышцах и суставах, жалобы на боль в горле, увеличение лимфатических узлов подъязычной области.
- Активный период: быстрое распространение сыпи по кожным покровам. Одновременно с накожными явлениями стремительно развивается гнойная ангина с наличием большого количества экссудата. Воспаление миндалин сопровождается регионарным лимфаденитом.
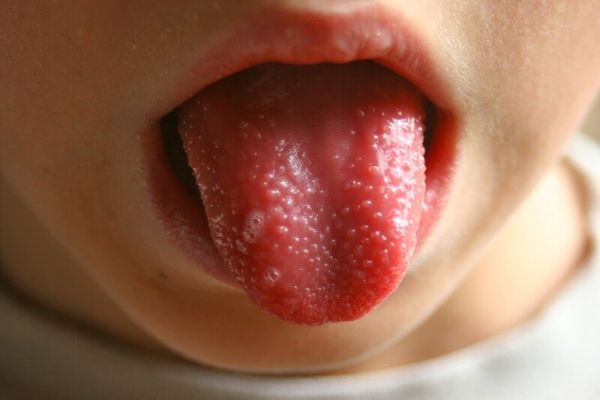
На языке первоначально наблюдается легко снимающийся белый налет, а через пару дней его поверхность становится малиновой. Этот цвет не уходит в течение 10—14 дней. Далее при соответствующем лечении следует «затухание» признаков и полное выздоровление.
В самом начале заболевания редко ставят окончательный диагноз. Обычно на скарлатину прямо указывает такой симптом, как характерная сыпь. Но в некоторых случаях врачи обращают внимание на другие проявления недуга.
Может ли протекать скарлатина без высыпаний? Признаки нетипичной болезни
Скарлатина у взрослых или у детей в особенно серьезных случаях может протекать с небольшим количеством высыпаний либо вовсе без них. Септическая, токсическая формы предполагают наличие небольших точечных проявлений на кожных складках, лице или шее, а стертая — и вовсе протекает смазано: высыпания быстро исчезают или практически незаметны. Сыпь может быть бледной и локализоваться в одном-двух местах, шелушение в таких случаях запаздывает.
Скарлатина без высыпаний определяется по общему состоянию миндалин и зева, лимфатические узлы дают в течение нескольких первых суток лишь небольшие изменения в лимфоузлах. Характерным остается лишь налет, а затем окрас языка и умеренная боль в глотке. Такая форма заболевания диагностируется не сразу, больной не всегда вовремя обращается к врачу. Поэтому при подобном течении скарлатины чаще встречаются осложнения: до 20% случаев дают дополнительные патологические состояния. После перенесенной скарлатины могут обостряться синусит или отит, наиболее сложными последствиями остаются стрептококковый сепсис и аденофлегмоны.
В этом случае особая роль при диагностике отведена лабораторным исследованиям, которые помогут определить возбудитель, поставить правильный диагноз и выбрать оптимальную схему лечения.

Особый вид скарлатины — экстрафарингеальный. Стрептококки проникают в организм через повреждения эпителия и слизистых оболочек. Для данного типа характерно наличие стандартных высыпаний, но полное отсутствие признаков ангины. Такие дети не опасны для окружающих.
Редкие нетипичные формы заболевания встречаются у категорий со слабой иммунной системой. Фактически скарлатина у детей — это особый вид ангины, сопровождающийся осложнениями в виде аллергической сыпи и воспаления лимфоузлов.
Симптоматика болезни на разных этапах, локализация сыпи
Первые признаки скарлатины у ребенка похожи на развитие ангины:
- Повышается температура.
- Усиливается боль в горле.
- Ребенок чувствует общую слабость, у него появляется мышечный дискомфорт, поступают жалобы на головную боль, начинается лихорадка.
- Допустимы: тошнота, тахикардия, боль в животе.
Поэтому в этот период взрослые считают, что последует банальная ангина и не подозревают, что начинается скарлатина.
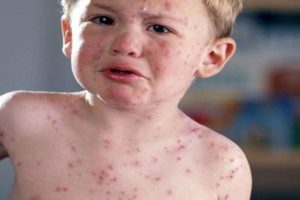
Но затем следует уплотнение, увеличение и выраженная болезненность подчелюстных лимфоузлов. И к концу первых суток заболевания или на второй день появляется мелкая сыпь — точечная, разбросанная по всей поверхности тела. Скарлатина у детей сопровождается покраснением слизистой зева, появлением множественных плоских пятнистых кровоизлияний — петехий.
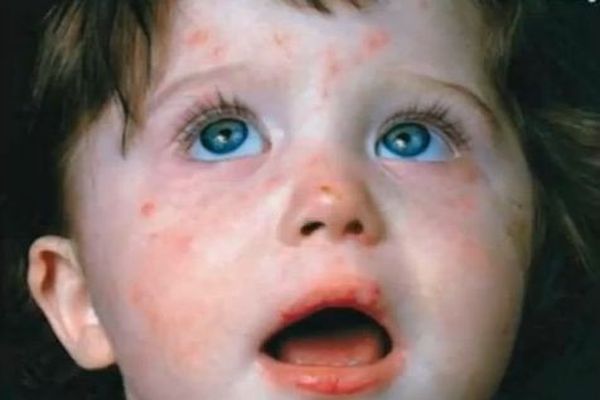
Признаки скарлатины на каждом этапе заболевания существенно различаются. Первая сыпь появляется в области шеи и на верхней трети груди. Щеки становятся розовыми, а губы — припухшими. Носогубной треугольник на фоне общего красноватого оттенка кожи на лице выглядит особенно бледным — сыпи на нем нет.
Затем высыпания распространяются по всему кожному покрову. Особенно интенсивны они на локтевых сгибах, под коленкой, в других складках кожи. Также характерна локализация сыпи по бокам грудной клетки, по светлой линии живота. Наощупь кожа кажется шероховатой. Если провести пальцем по розовым пятнам, то на несколько секунд появится белесая линия, при растягивании кожного покрова сыпь «пропадает», но через мгновение появляется вновь. Обычно сыпь держится 3—5 дней, затем бледнеет и исчезает. Кожа начинает шелушиться, на кистях рук и поверхности стоп она отслаивается особенно интенсивно в течение нескольких недель.
Признаки скарлатины у детей всегда выражены ярче, чем у взрослых. А сыпь покрывает большую часть туловища и конечностей. Точки очень мелкие и охватывают обширные области кожи, поэтому издалека и на фото могут показаться обычными красноватыми пятнами. Поскольку недуг сопровождается существенным раздражением эпидермиса, то возможен выраженный зуд. Чтобы убрать дискомфорт врачи назначают антигистаминные препараты.
Не рекомендуется увлажнять сыпь, принимать ванны такие действия могут спровоцировать нагноение. Если все-таки небольшие гнойники образовались, то их стоит обработать подсушивающим антисептиком.
Диагностика и лечение
Развивающейся скарлатины признаки требуют лабораторного уточнения. Доктор обязательно назначает мазок из зева и общий анализ крови. В крови отмечено повышенное СОЭ, лейкоцитоз, сдвиг стандартной лейкоцитарной формулы влево: нейтрофилы не только в большем количестве, но и представлены рядом незрелых клеток.

В сыворотке крови присутствует антистрептолизин О — особое антитело, способное бороться с вирусом, вызывающим скарлатину. Такой анализ нужен для того, чтобы убедиться в наличии стрептококковой инфекции.
Скарлатина лечится дома под наблюдением врача. Но в некоторых случаях обязательна госпитализация: в инфекционное отделение направляют детей из группы риска — с кардиопатией, другими соматическими заболеваниями, а также малышей из семей с детьми возраста до 11 лет, не перенесших еще данный недуг.
При обычном течении болезни детям рекомендуется постельный режим на период острой формы — от 7 до 10 дней. Обязательно увеличивают потребление теплой жидкости, можно при необходимости пить жаропонижающие суспензии или таблетки, можно использовать ректальные свечи с аналогичными составляющими.
Симптоматическое лечение заключается в полоскании горла отварами трав — ромашки, шалфея или антисептиками — растворами фурацилина, хлоргекседина. Для лечения малышей можно применять аэрозоли: Ингалипт, Гексорал, бальзам «Скорая помощь».
При скарлатине обязательно назначение антибактериальных препаратов. Это поможет избежать тяжелого течения болезни и развития осложнений. Традиционно эффективна пенициллиновая группа — например, феноксиметилпенициллин или цефалоспорины. Если данные лекарства неприемлемы, то прописываются медикаменты с действующим веществом азитромицином. Рекомендуемый курс лечения зависит от тяжести заболевания, но обычно составляет 10 дней.
Вспомогательные препараты — антигистаминные средства, позволяющие уменьшить дискомфорт, снять отечность и купировать острые реакции организма на кокки, снять бурные признаки.
После заболевания выдерживается карантин — обычно 12 дней, и только после этого ребенку разрешают посещать детский сад или школу. Если в детской группе оказался заболевший, то режимные ограничения действительны неделю, пока не закончится возможный инкубационный период.
